不妊の定義
世界保健機関によれば、不妊の定義は「妊娠を望む男女が避妊をせずに性行為をしているのに12ヶ月以上にわたって妊娠に至れない状態」とされています。
妊孕能(妊娠能力)の正常なカップルが排卵の時期を狙って夫婦生活を行うと半年で70-80%、1年で約90%が妊娠するといわれています。
女性の年齢と保有卵子について
ヒトは胎生20週頃原子卵胞がピークの700万個であり、出生時には100万個に減少、さらに性成熟期には10~30万個に低下しています。毎月月経のたびに、1000個の原子卵胞を失います。卵を増やす方法はありません。
最も妊娠しやすいのは20歳頃と言われています。以後、徐々に妊孕能は低下していき、35歳を過ぎると、急激に低下していきます。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~「不妊クリニックへ受診することを決断するのに時間がかかりました」~
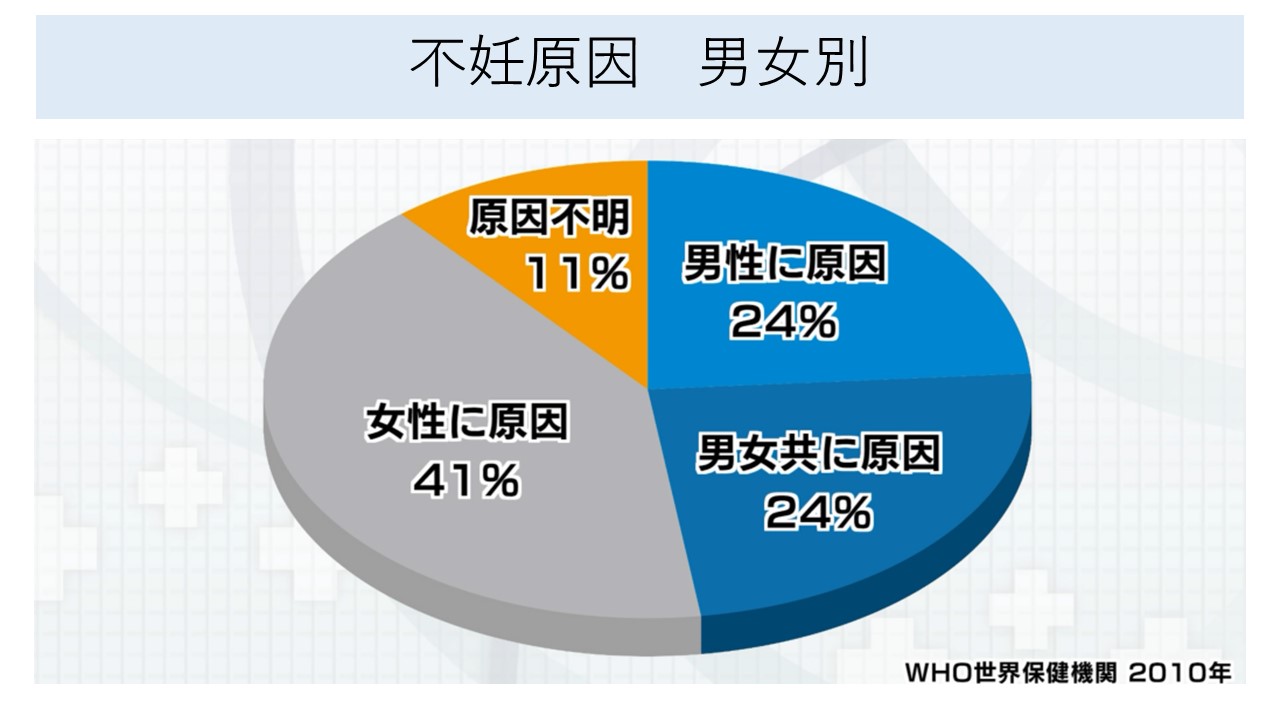
不妊の原因:女性因子と男性因子の割合について
下記の図は、女性因子、男性因子に関する不妊症の原因の割合です。
注目してほしい点は、不妊症には、男性因子が半数近くが関与していることです。
「なかなか妊娠しないな」と思われ、不妊クリニックを受診する際には是非カップルで一緒に受診を御検討いただければと思います。
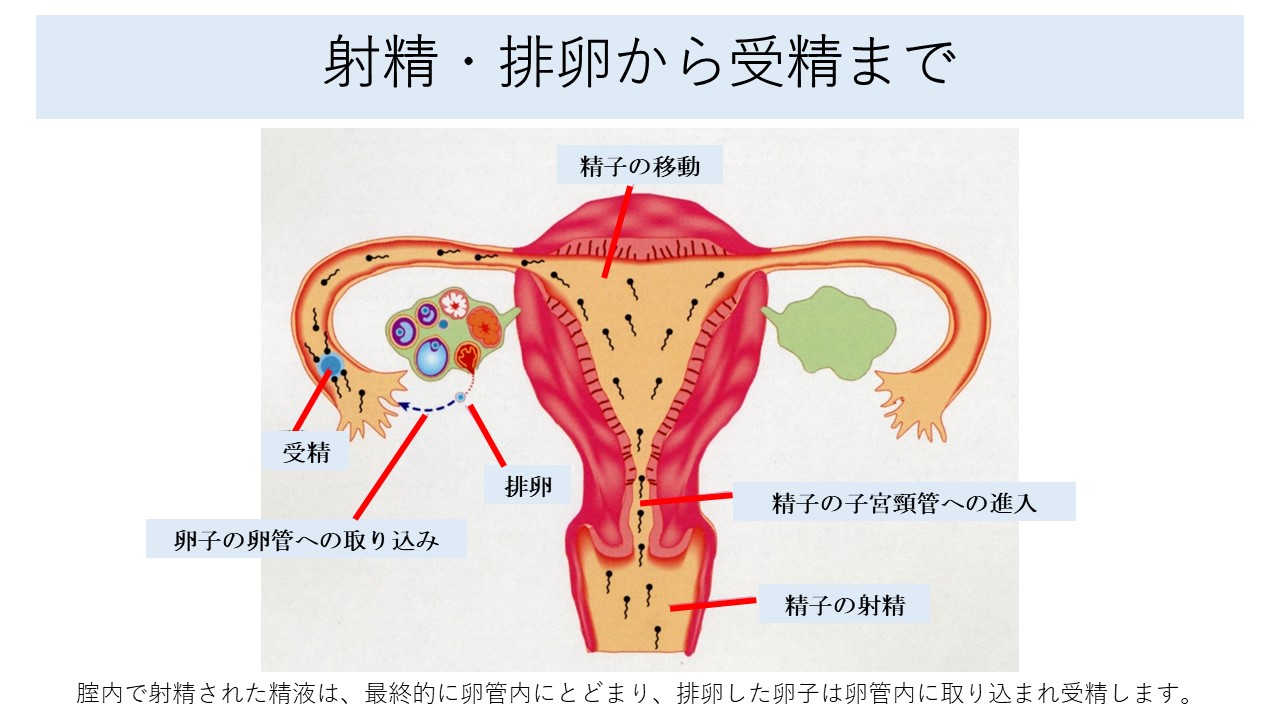
妊娠の機序について
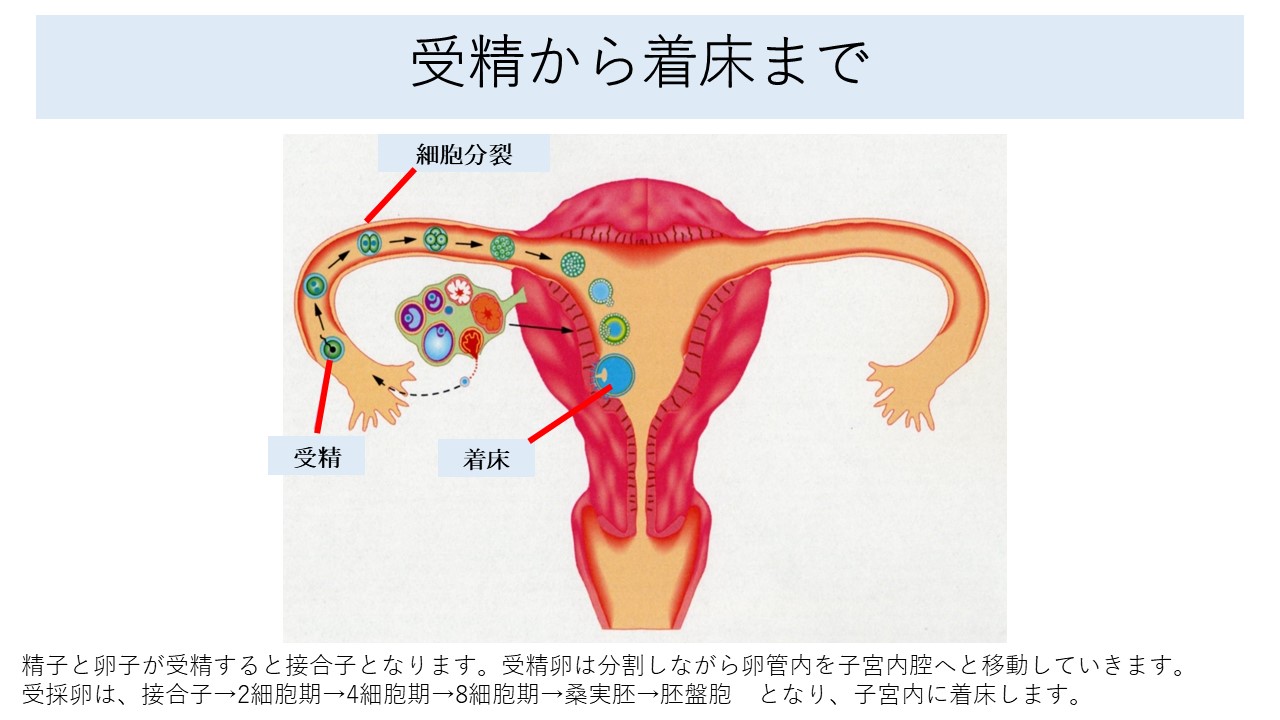
妊娠するには排卵し、卵管膨大部で受精し、子宮内腔へ受精卵の輸送を行い、着床をする必要があります。これらのうちどれかが障害されると女性因子による不妊症となります。
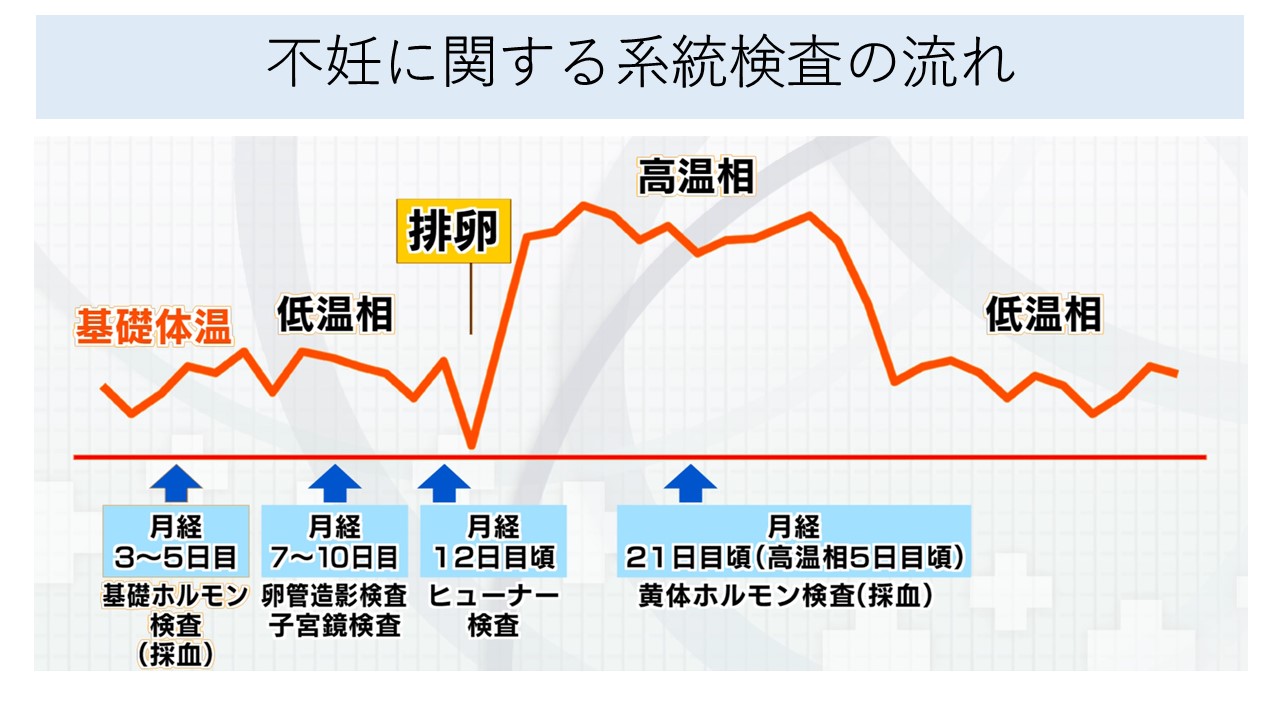
不妊症に関する系統検査の流れを以下の図に示します。
1)内分泌因子の検査
a)基礎体温
b)基礎ホルモン検査(血液検査)
月経3~5日目頃に実施します。LH、FSH、エストラジオール(E2)、PRL、甲状腺機能などを計測します。
c)黄体機能検査(血液検査)
月経21日目頃(高温相5日目頃)実施します。エストラジオール(E2)、プロゲステロン(P4)を計測します。
2)卵管因子の検査
卵巣から排卵した卵子は卵管采でキャッチアップされます。その後卵管膨大部で受精し、分割しながら子宮内に着床します。
卵管が障害されると不妊になります
a)クラミジア検査
クラミジアの感染は卵管周囲の癒着を引き起こし、不妊の原因となることがあります。
当院では、血液検査でクラミジアIgA、クラミジアIgGの抗体価を計測することで診断しています。子宮頸部のクラミジアDNAの検査は実施していません。子宮頸部クラミジアDNAが陰性の場合でも卵管の感染を否定できないこともあるからです。
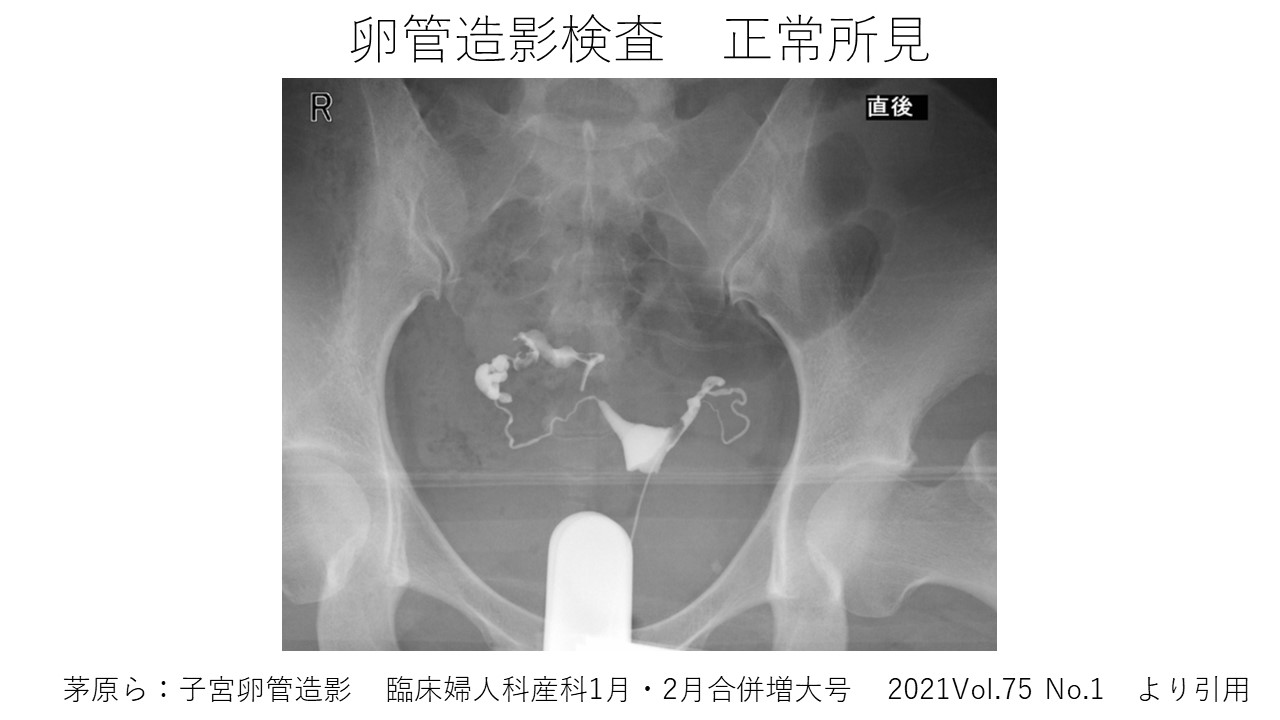
b)子宮卵管造影検査(月経7~10日目頃)
子宮の内腔にバルーンを留置し、造影剤を注入してX線写真を撮影します。
子宮内腔の形態、両側卵管の疎通性を検査します。
以下の写真は、子宮形態正常、両側卵管の疎通性が確認できた症例です。
3)ヒューナー検査(月経12~14日目頃)
当日の朝(もしくは前日の深夜)に夫婦生活を取ってもらいます。その後、外来受診していただき頸管粘液を採取ます。頸管粘液の性状と、頸管粘液中の精子の量・運動性をチェックします。
4)子宮因子の検査
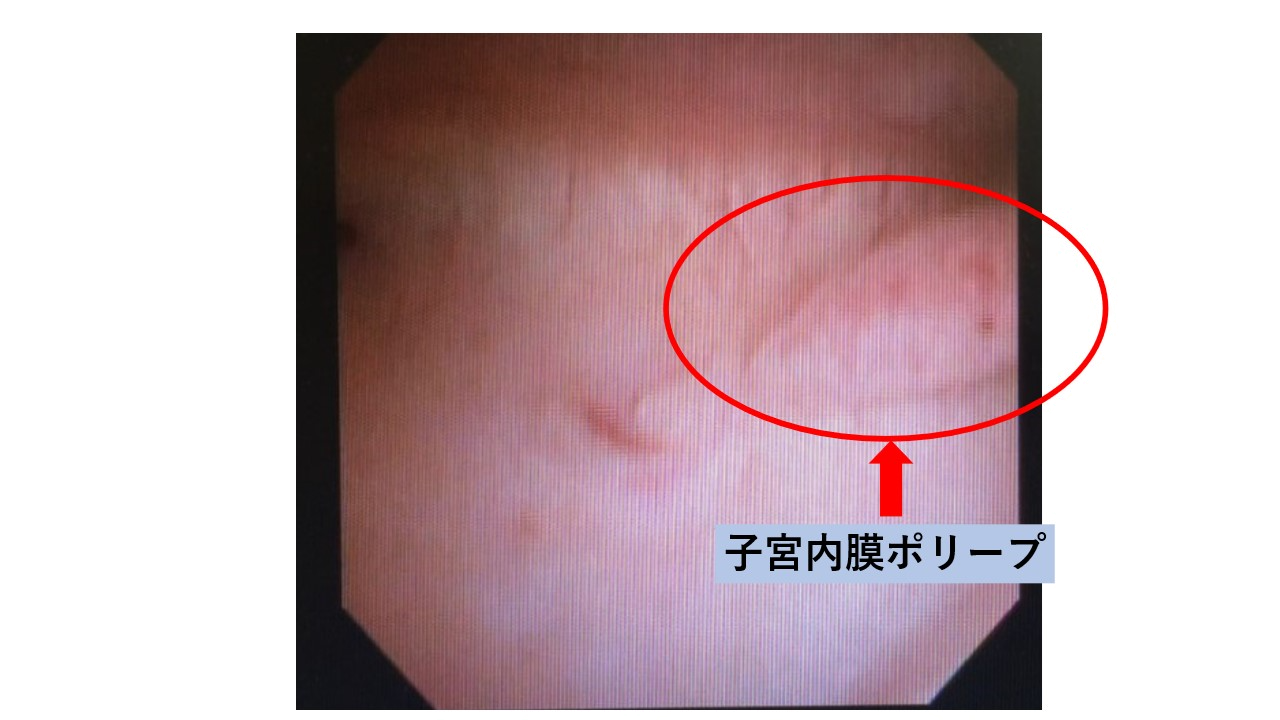
子宮筋腫や子宮腺筋症、子宮形態異常(例:中隔子宮など)は不妊症や不育症の原因となることがあります。
子宮卵管造影検査、超音波検査、MRI検査、子宮鏡検査 などにより診断することが可能です。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~子宮内腔に病変が疑われた場合、当院では子宮鏡検査を受けることが可能です。~
5)男性因子の検査
精液検査触診、エコー検査、血液検査(基礎ホルモン値、染色体検査、Y染色体微小欠失解析)など
※詳細は 6.男性不妊 男性不妊の検査をご参照下さい。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~男性の診療について~
おおまかに、内分泌因子・排卵因子、卵管因子、子宮因子、男性因子に分けられます。
1)内分泌因子・排卵因子による不妊
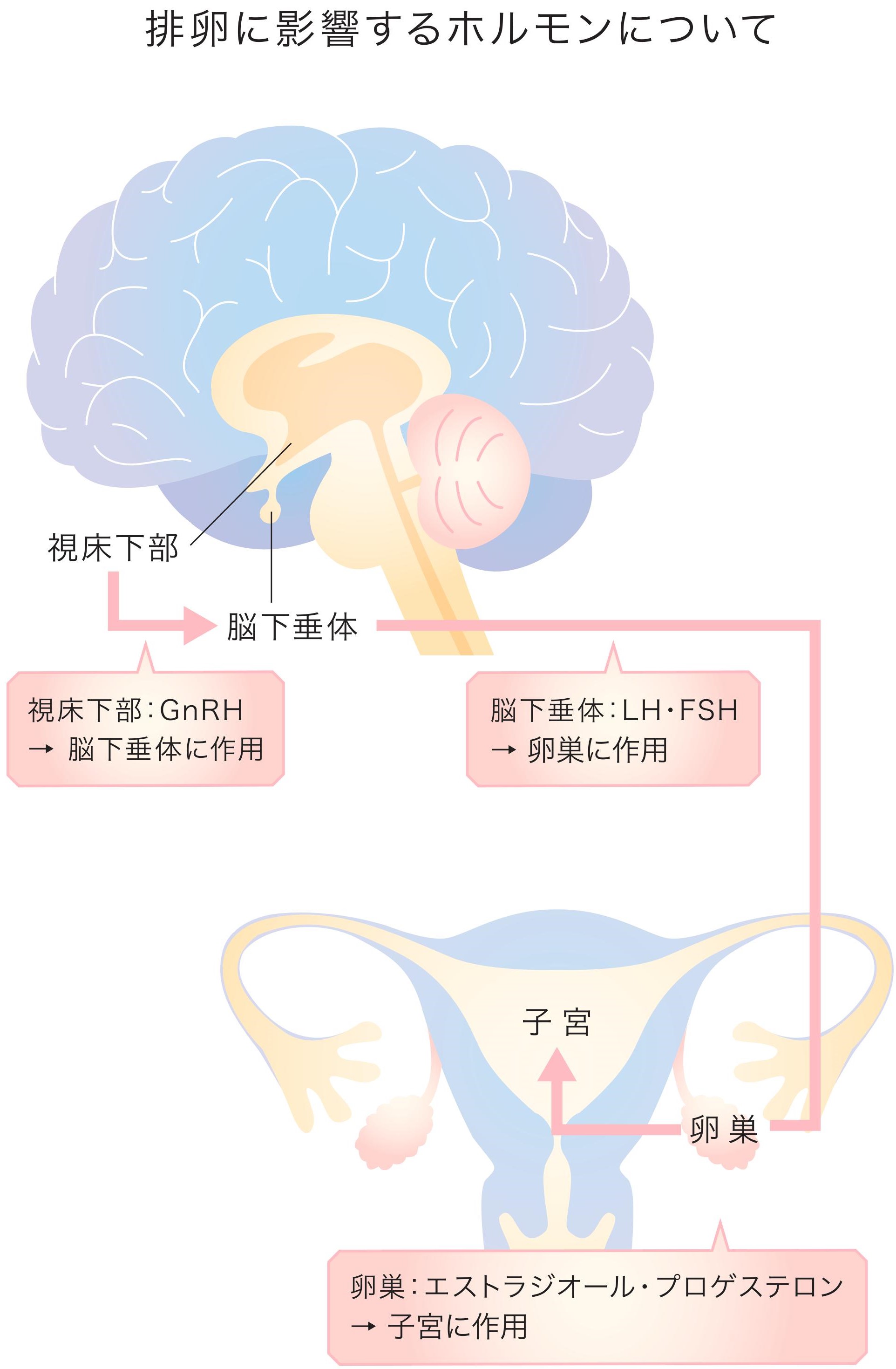
下の図を見て下さい。
ヒトの排卵に関与するホルモンについて示しています。
このホルモンのバランスが崩れると妊娠しづらくなります
a)視床下部性の無排卵
極端なやせ型は、排卵障害を起こします。神経因性食欲不振症、体重減少性無月経 などがその例です。
妊娠は非常に女性の体にストレスがかかるものです。あまりにも痩せていると、脳の中枢が「妊娠すべき状態にない」と判断して、GnRHのパルスを抑制するのです。これにより排卵障害を発症し、不妊になります。栄養バランスと適正体重の維持は不妊治療おいて重要です。
b)下垂体性の無排卵
下垂体腺腫(下垂体にできる腫瘍)などでは、LH、FSHの分泌が抑制され、排卵障害を発症します。
また、過去に大量の出血をきたした場合、その際の下垂体の虚血によりホルモン分泌能力を失うことがあります。これをシーハン症候群といいます。過去の大量出血の原因として、女性の場合には分娩が挙げられます。もし、輸血を要するような大変なお産を経験されたことがある場合には必ず医師にお伝え下さい。
c)卵巣性の無排卵
ⅰ)多嚢胞性卵巣症候群
多嚢胞性卵巣症候群は、月経不順、エコーで卵巣における多数の小卵胞、基礎ホルモン検査でのLH/FSH>1が診断基準となります。
排卵障害をきたすため不妊となるケースが多いです。
症例にあった排卵誘発方法を選択することができれば、妊娠は十分可能です。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~多嚢胞性卵巣症候群の診断、治療について~
ⅱ)早発卵巣機能不全
FSH、LHが非常に上昇しており、月経発来が不規則、もしくは発来が止まっている状態です。
難治性不妊の一つです。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
諦める前に読んで欲しい ~早発卵巣機能不全の不妊治療戦略~
2)卵管因子による不妊
卵管の閉塞・癒着がおこると不妊となります 。
a)クラミジア卵管炎-炎症の結果、卵管の癒着・閉塞がおこります。クラミジア陽性の場合には抗生物質を内服します。
b)子宮内膜症-慢性炎症の結果、卵管の癒着・閉塞がおこります。
c)術後癒着-子宮筋腫・卵巣嚢腫などの手術後にみられます。
3)子宮因子による不妊
子宮筋腫、子宮腺筋症、子宮内膜ポリープ、子宮奇形などの存在は着床障害の原因となることがあります。
4)男性因子による不妊
精子が全く認められなかったり無精子症、少なかったり(乏精子症)、形の悪い精子が多かったり(精子奇形症)、精子の運動率が不良であったり(精子無力症)する場合には不妊の原因となります。
5)原因不明
一般不妊検査(基礎体温、基礎ホルモン検査、子宮卵管造影検査、フーナー検査、超音波検査および精液検査など)で異常を認めない場合をいいます。
一般的な治療の流れとしては、タイミング療法、人工授精、体外受精へと治療内容をステップアップしていくことになります。
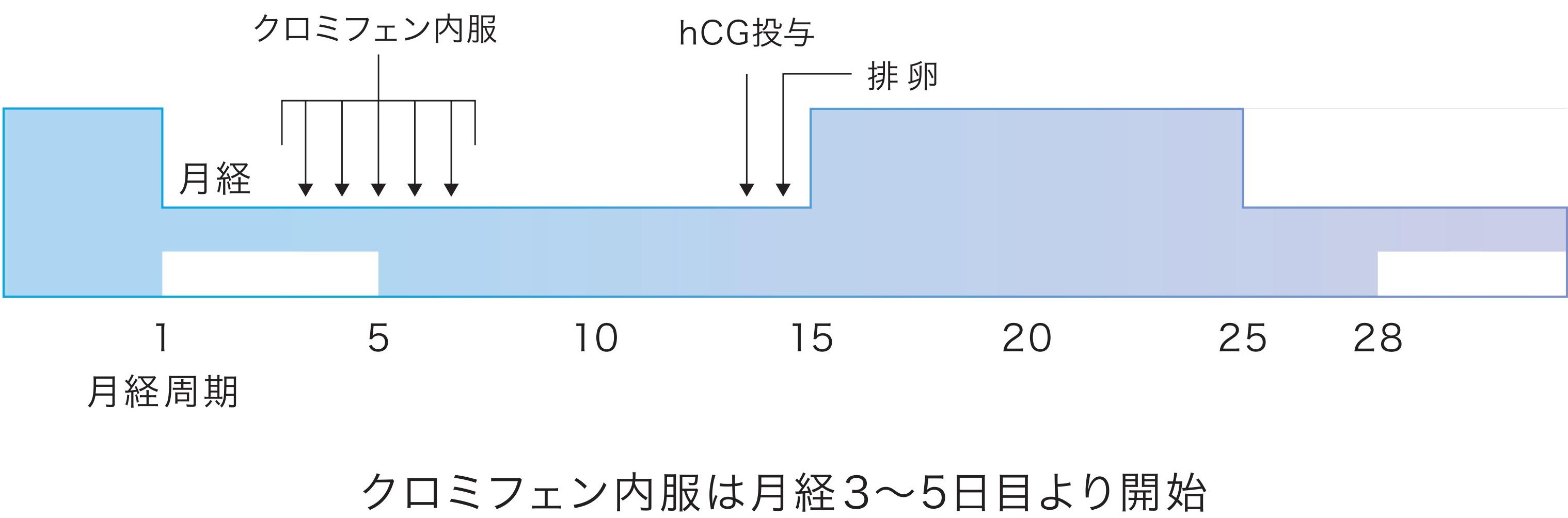
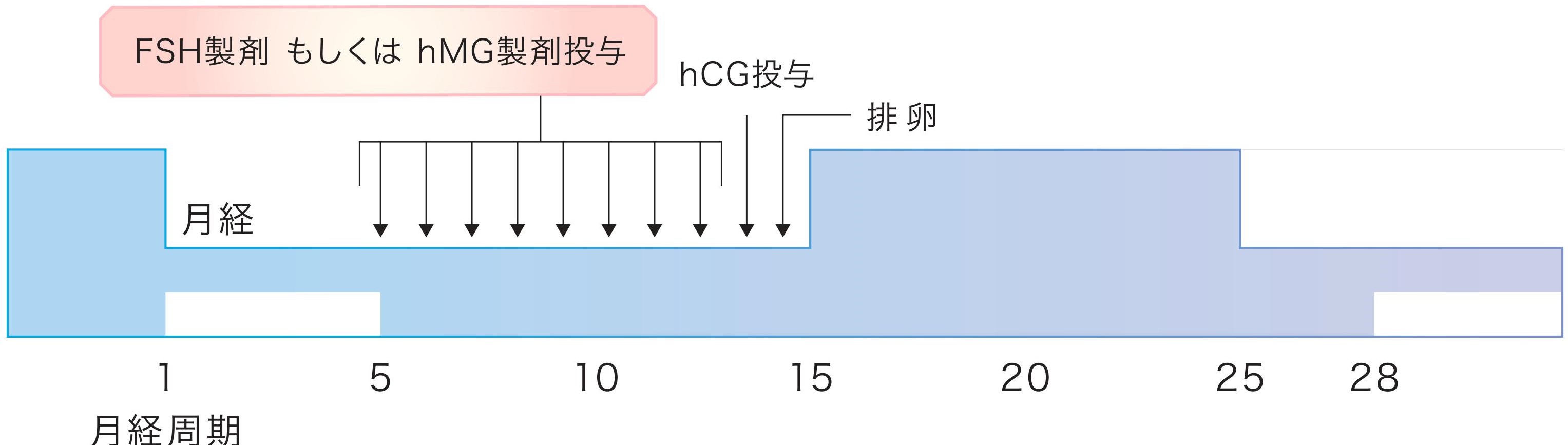
1)タイミング療法
最も妊娠しやすい時期に夫婦生活を持つように指導させていただく治療方法です。
月経発来後3~5日目頃に受診していただき、両側の卵巣の状態を確認します。その後、排卵が近づいた時期(概ね月経12~14日目頃)に卵胞径をエコーで計測します。所見を確認後、最も有効な夫婦生活のタイミングを提案させていただきます。
以下はクロミフェンやFSH製剤・hMG製剤を使用した排卵誘発法の例となります。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~タイミング療法は回数も重要です~
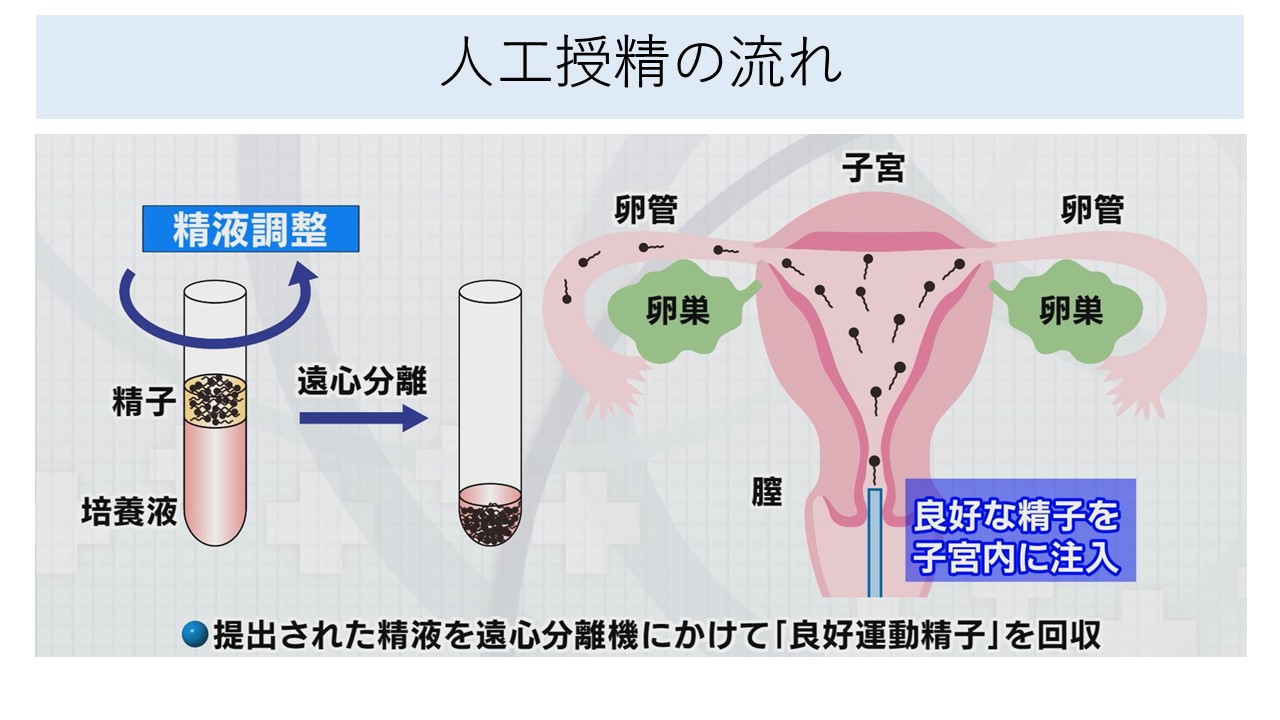
2)人工授精(AIH)
パートナーの男性の精液から良好精子のみを回収して妊娠しやすい時期に子宮内腔に注入する治療法です。
遠心機にかけて回収した精子の寿命は短くなるので、排卵と同時期に子宮内腔に注入することが大切です。
また、AIHで妊娠されるかたの多くは6回以内です。それ以上の回数を試みる場合には、他の治療選択肢がないかよく相談していく必要があります。
人工授精の適応は
a)男性不妊(乏精子症、精子無力症)
b)頸管因子による不妊
c)原因不明の不妊
となります
以下は人工授精のイメージ図です。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~AIHの適応について~
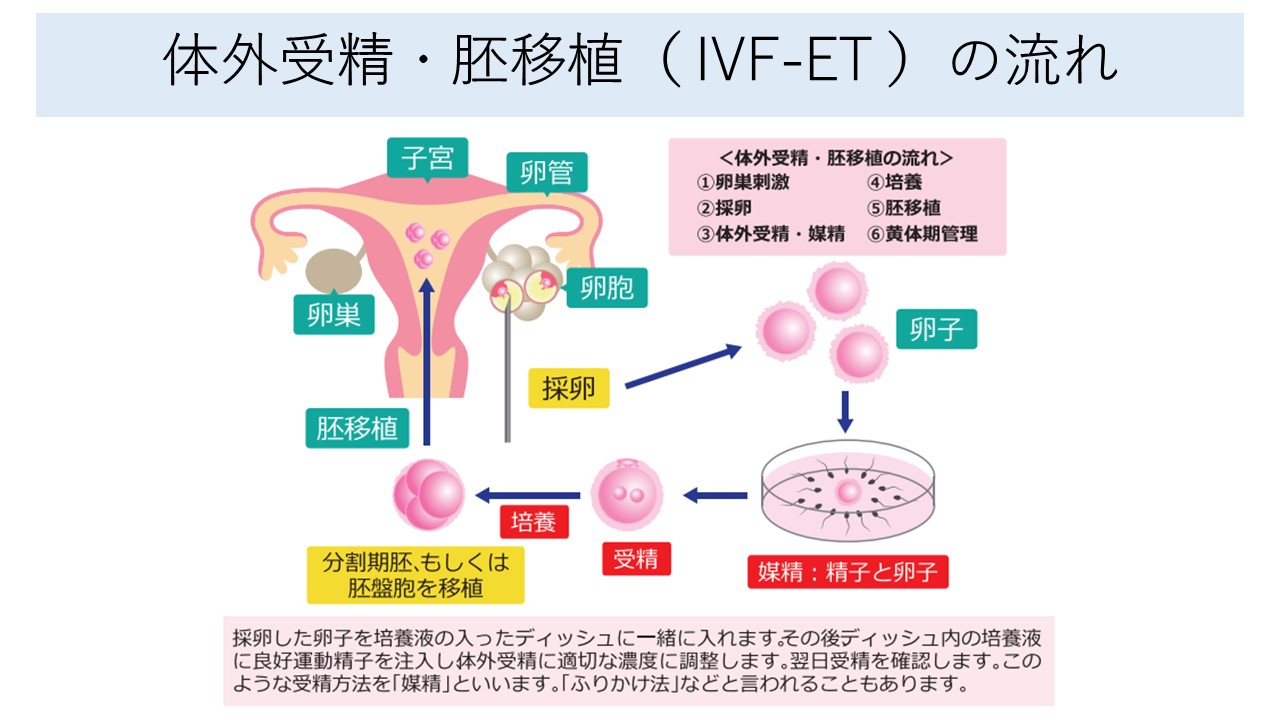
3)生殖補助医療技術(体外受精・顕微授精)
タイミング療法、人工授精はいずれも受精の場は卵管膨大部でした。
しかし、体外受精では受精の場は文字通り体外となります。一般的には、月経3日目頃から連日の排卵誘発剤を投与し、多くは、月経12日目~14日目頃に採卵術を行い、卵子を回収します。
10~25万/mLに調整した精子液を作成し、これと回収卵子を一緒にすることで受精させます。
体外受精・胚移植の適応
本法以外の治療法では妊娠成立の見込みがないと判断される次の場合におこないます。
a)卵管性 不妊症:両側卵管の閉塞・高度の癒着がある場合・高度の子宮内膜症など
b)男性 不妊症:乏精子症などで、人工授精・薬物療法をおこなっても妊娠しない場合
c)原因 不明不妊症:他の各種治療が無効な長期の不妊例
などが、具体例です。
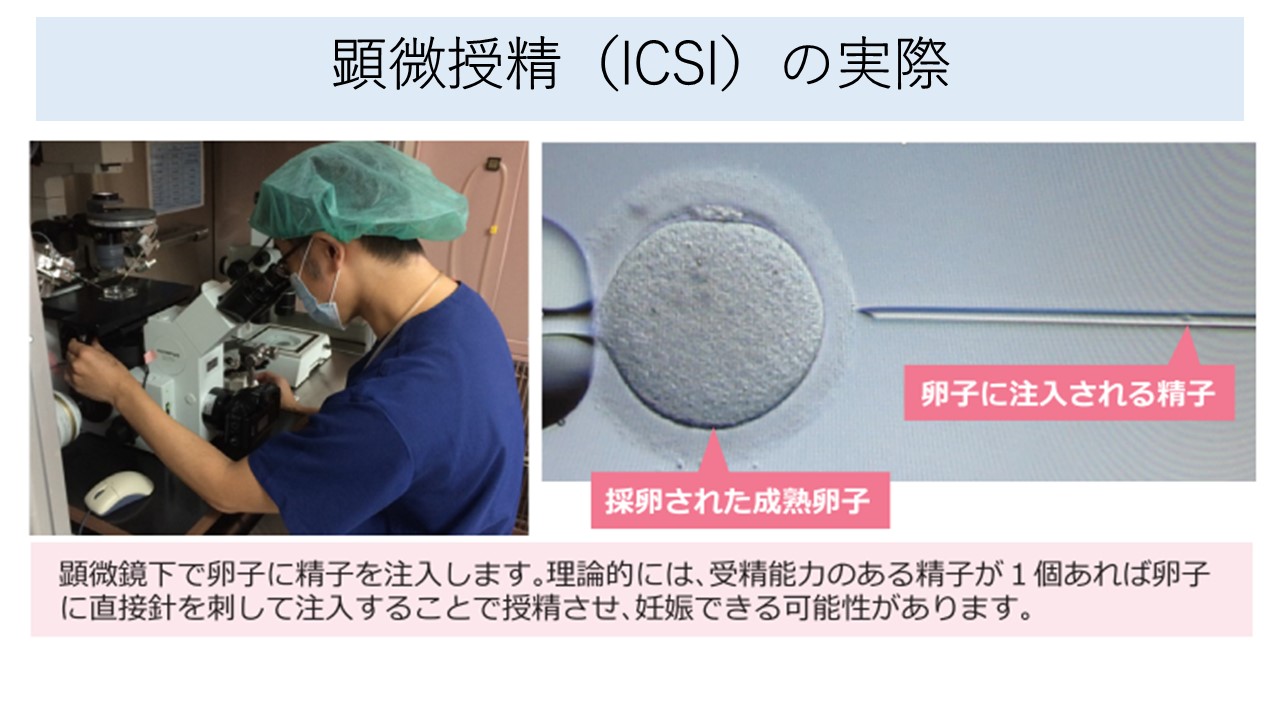
10~25万/mlの精子濃度に調整できないほど精液所見が不良な場合、もしくは、受精障害の所見などがある場合には、顕微鏡下に直接精子を卵子に注入する顕微授精を実施する事で授精させます。
以下の写真は顕微授精の実際です。
受精が確認できた後、引き続き培養器で培養を継続します。
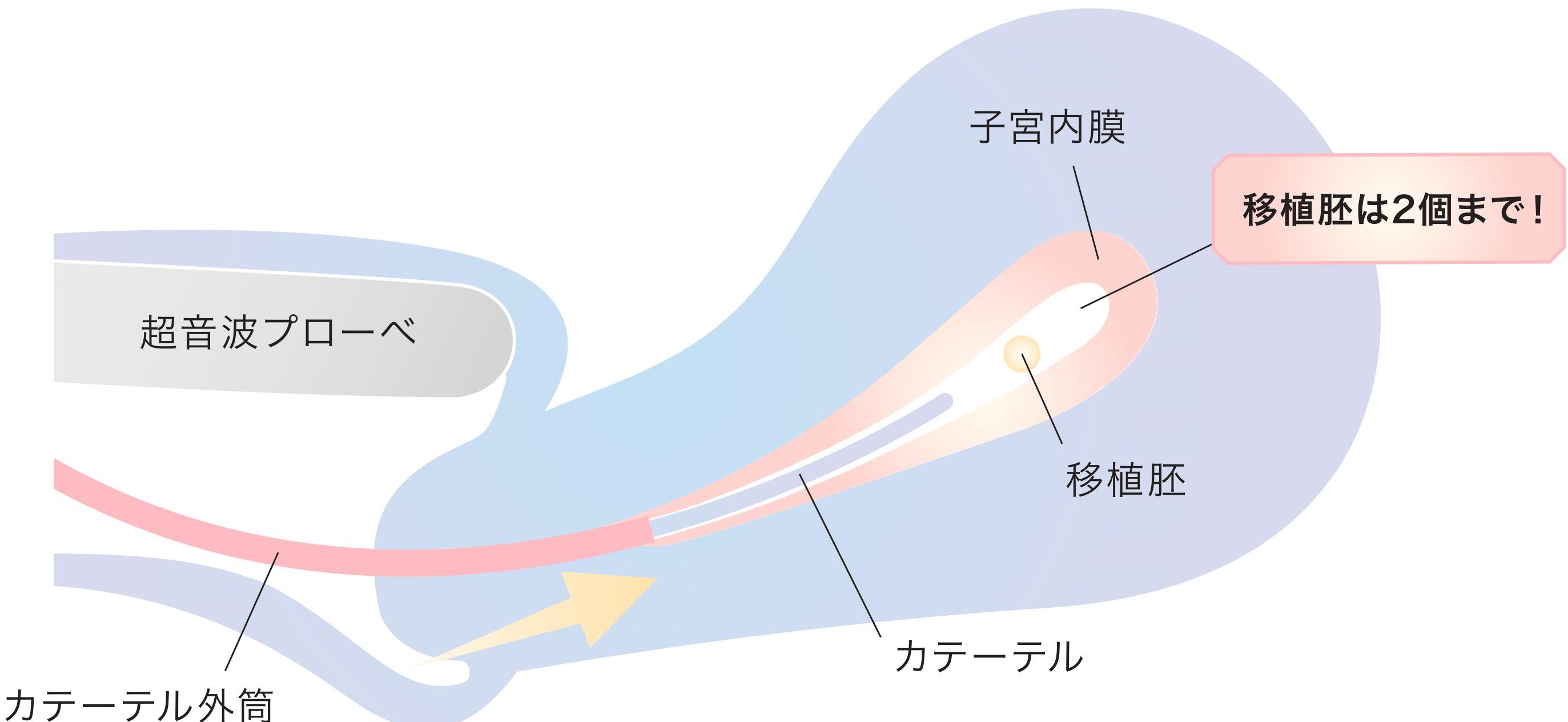
採卵後、5日以内にすぐ受精卵を移植するか(新鮮胚移植)、ある程度分割した胚を凍結し、体調の回復を確認した後融解して移植する方法があります(凍結融解胚移植)。
以下が胚移植のイメージ図です。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~「体外受精を受けるにあたり、仕事が忙しく受診を続けれるか心配です」~
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~体外受精における適切な卵巣刺激法は?~
4)腹腔鏡下手術・子宮鏡下手術
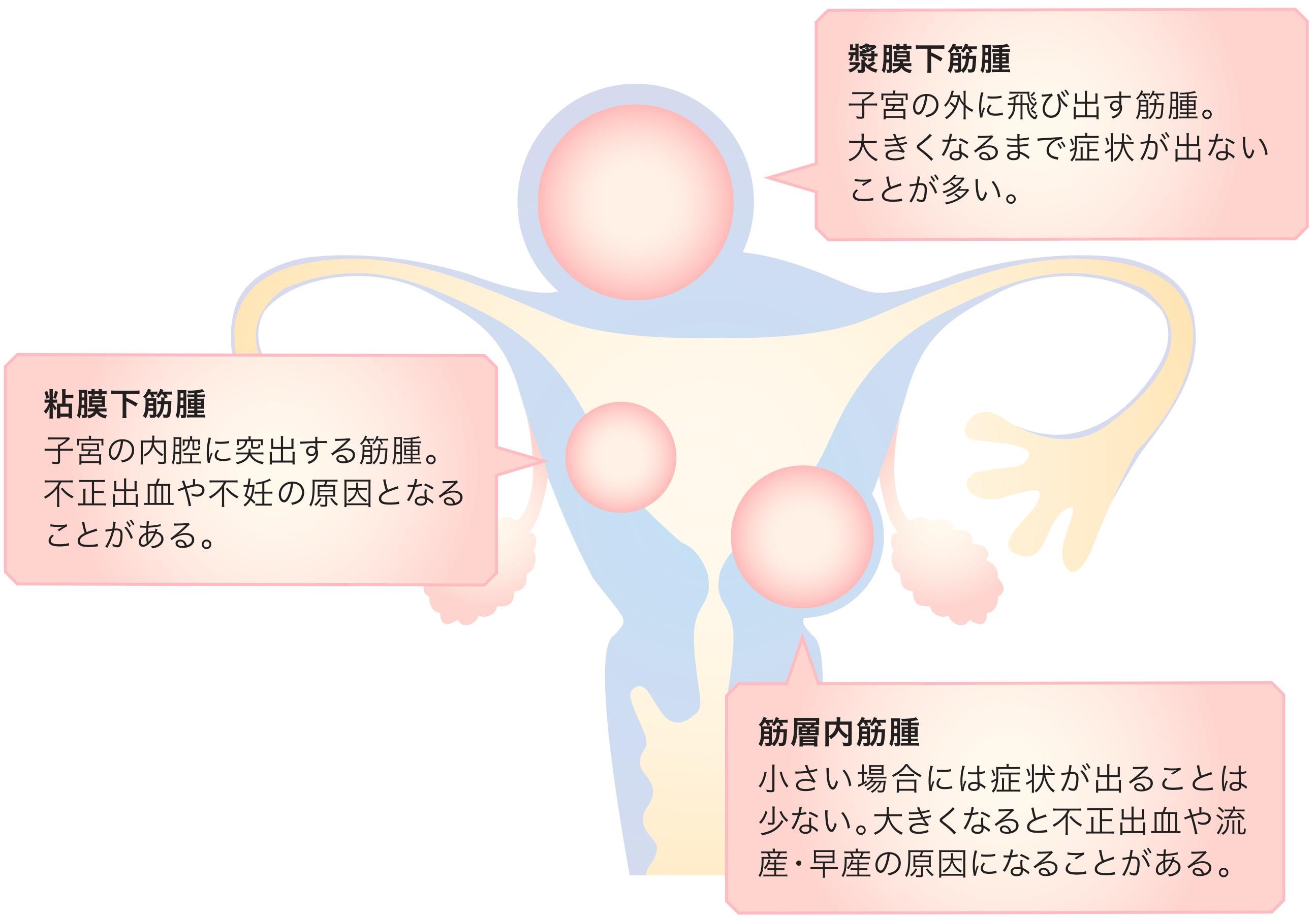
子宮内膜を圧排する(変形させる)子宮筋腫の存在は着床率の低下を招きます。下の図は、子宮筋腫の位置別の名称です。特に突出率の高い粘膜下筋腫の存在は着床率の低下を招くと言われています。他、大きなチョコレート嚢腫は卵胞発育モニタリングの障害となったり、採卵困難の原因となることもあります。
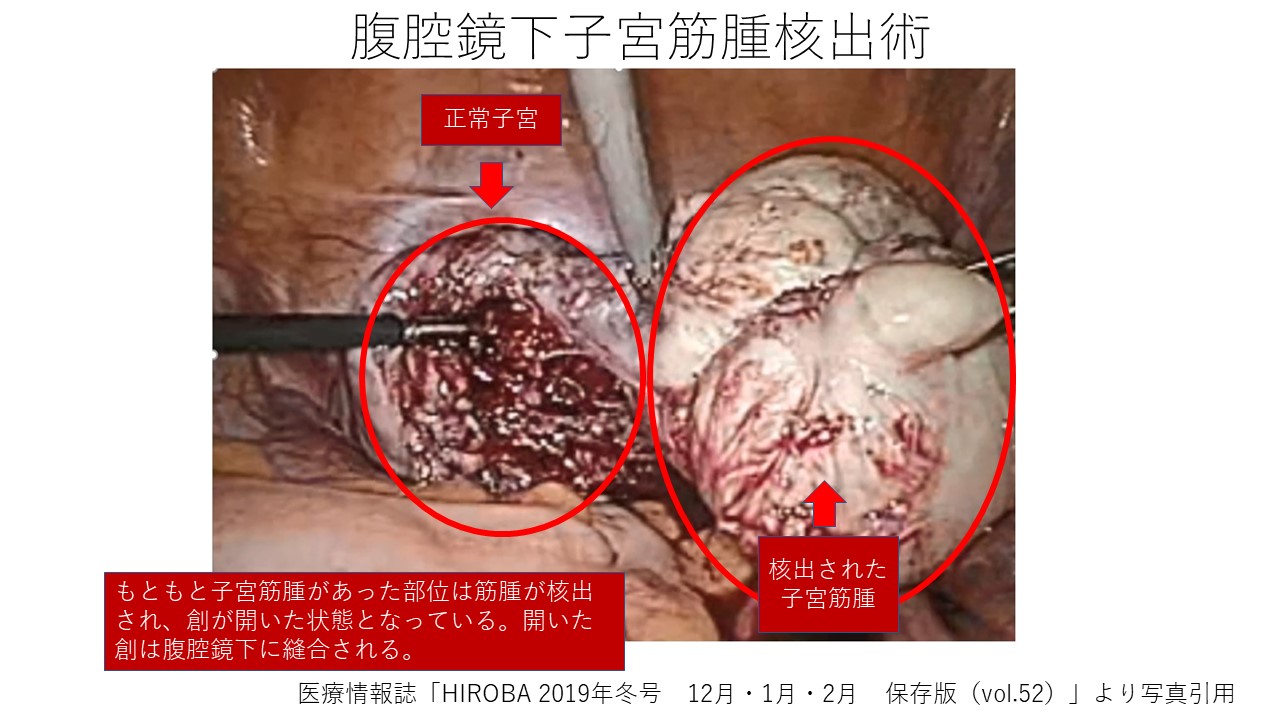
これらの病巣は腹腔鏡下手術や子宮鏡下手術により取り除くことができる事があります。
症例によっては、筋腫や卵巣腫瘍の除去が、その後の妊娠環境に好影響を与えます。
手術が必要と判断した場合には、責任をもって専門施設へご紹介いたします。
不育症は「妊娠はするが流・死産を繰り返し、生児が得られない状態」と定義されます。
3回以上連続して流産を反復することを「習慣流産」と言い、流産を2回反復した場合は「反復流産」と言います。
反復流産の時点で原因精査の対象となります。
また、妊娠10週以降の原因不明流産・死産を1回経験した場合でも臨床的には不育症として扱います。
習慣流産の頻度は1%、反復流産の頻度は5%程度です。
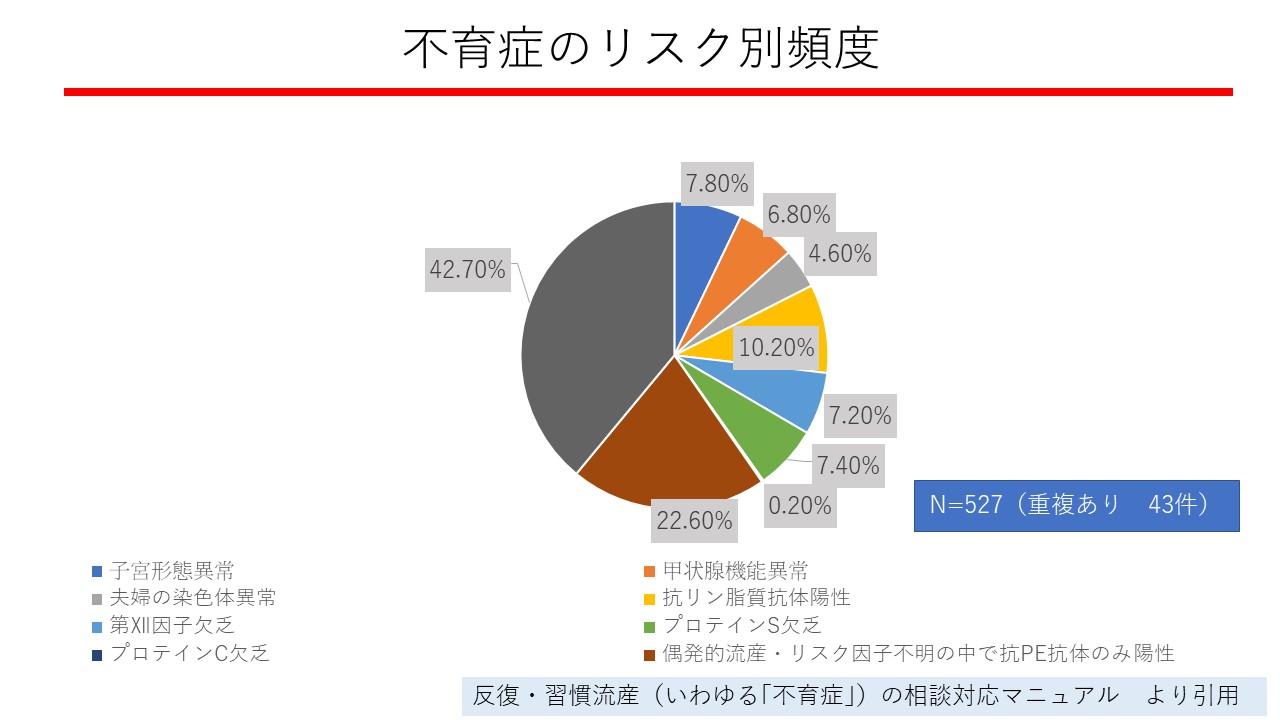
不育症の原因は以下の図の通りです。
エコー、採血検査、染色体検査などを実施して精査していきます。
自己免疫異常と不育症との関連は重要です。特に抗リン脂質抗体陽性不育症患者様は、胎盤の中に血栓(血液の塊)ができやすくなったり、胎盤や血管を障害することで流産、死産、妊娠高血圧症候群を発症しやすくなります。
当院では、主に抗カルジオリピン抗体、抗カルジオリピンβ2GPI抗体、ループスアンチコアグラントをチェックして、陽性患者様を治療対象としております。(他の検査項目異常に対しても対応しております)
治療薬は、主に血液の固まりやすい状態を改善させることを目的として低用量アスピリンやヘパリンなどを用います。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~念願の妊娠が成立したのに流産~
男性不妊の検査
1)精液検査
精液検査は不妊治療において必須です。
精液検査では、精液量、精子の濃度、運動率、奇形率などの精液性状について調べます。
以下は精液検査の基準値です。
| 項目 | 基準値 |
|---|---|
| 精液量 | 1.4cc |
| 精子濃度 | 1600万/mL以上 |
| 総精子数 | 3900万以上 |
| 前進運動率 | 30%以上 |
| 総運動率 | 42%以上 |
| 正常形態精子率 | 4%以上 |
上記基準値以下の場合、以下の診断となります。
精子濃度が基準値以下 ⇒ 乏精子症
精子の運動率の低下を認める ⇒ 精子無力症
精子の奇形率が高い場合 ⇒ 精子奇形症
精液所見(精液性状)に異常が認められた場合、以下の検査を追加していきます。
2)男性生殖器の触診
精巣の大きさや、精巣周囲に静脈瘤がないか、精液をつくる前立腺・精嚢に問題ないか触診します。
3) エコー検査
触診と併用することで、より精度の高い結果を得ることができます。
4)血液の検査(基礎ホルモン値や、染色体検査、Y染色体微小欠失解析)
重症な乏精子症や無精子症の場合、精子をつくるために必要なホルモン値に問題がないか確認します。染色体検査、さらにはY染色体微小欠失の有無についても確認することがあります。
男性不妊の原因と治療
以下の図は、男性不妊の原因とその割合を示しています。
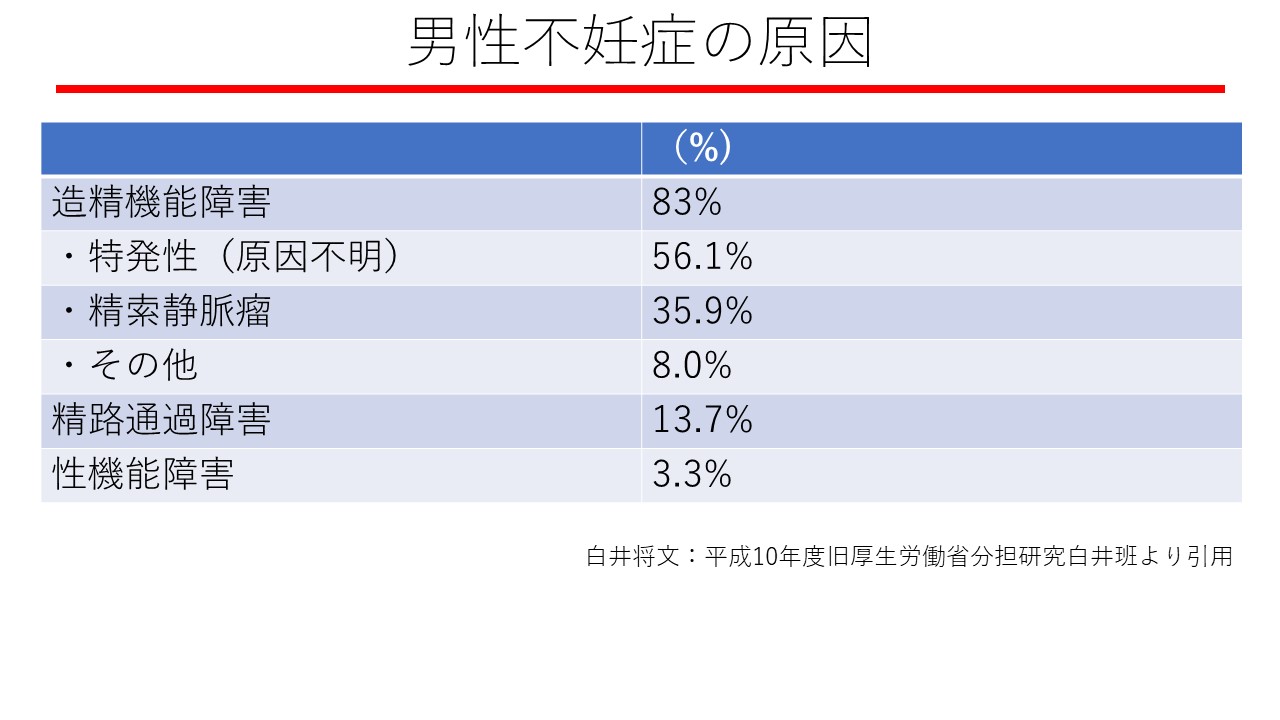
1)原因不明の場合
図のように、精液性状の低下の原因が特定できないことが実際にはかなりあります。ただし、このような場合でも軽度から中等度の精液性状低下であれば、ビタミンE製剤・ビタミンB12製剤・CoQ10、漢方薬などの薬物療法で症状の改善がみられる場合があります。
2)精索静脈瘤
精索静脈瘤とは、精巣やその上の精索部に静脈の拡張(小さなこぶ)が認められた状態です。静脈血の逆流により精巣が温められると精子を作る力が低下します。この際は精索静脈瘤に対し、血管をしばって切り離す、結紮術を行うと精液性状の改善を認めることがあります。
3)生活習慣が造精機能に影響することがあります
造精機能低下の原因として、喫煙、過剰飲酒、また内服薬の影響により精子の形成や射精が妨げられ、精液性状低下を引き起こしているケースもあります。また、睾丸の温めすぎも精液性状に影響するとも言われています。
4)精子形成に携わるホルモンの分泌が不良な場合、造精機能が低下します
視床下部または下垂体から精子形成に関するホルモン分泌が低下すると低ゴナドトロピン性性腺機能低下症となります。先天的なものと脳の手術など後天的な要因によっておこるものがあります。このような場合、抗エストロゲン製剤(内服)やゴナドトロピン製剤(注射)などで精液所見の改善が望めます。
精液検査で精子を全く認めない場合、「無精子症」と言います。
基礎ホルモン検査、染色体検査、Y染色体微小欠失解析を行い原因を調べていきます。
無精子症の分類と治療法は以下の通りです。
1)低ゴナドトロピン性性腺機能低下による無精子症
3~6か月の内分泌療法を行います。
その後、射出精液中に精子が認められるようになることが多いです。
2)閉塞性無精子症
精子形成はなされているが、精子の通過に障害が起こり精巣で形成された精子が射出できない状態です。閉塞がある部位を取り除いて再建する外科的な治療(精路再建術)、または精巣や精巣上体から直接精子を取り出し(精巣内精子回収術)、顕微授精などで妊娠を試みることもあります。精子回収率は90%以上です。
3)非閉塞性無精子症
精子をつくる機能が極端に低下し、射出精液中に精子を認めない場合、「非閉塞性無精子症」といいます。
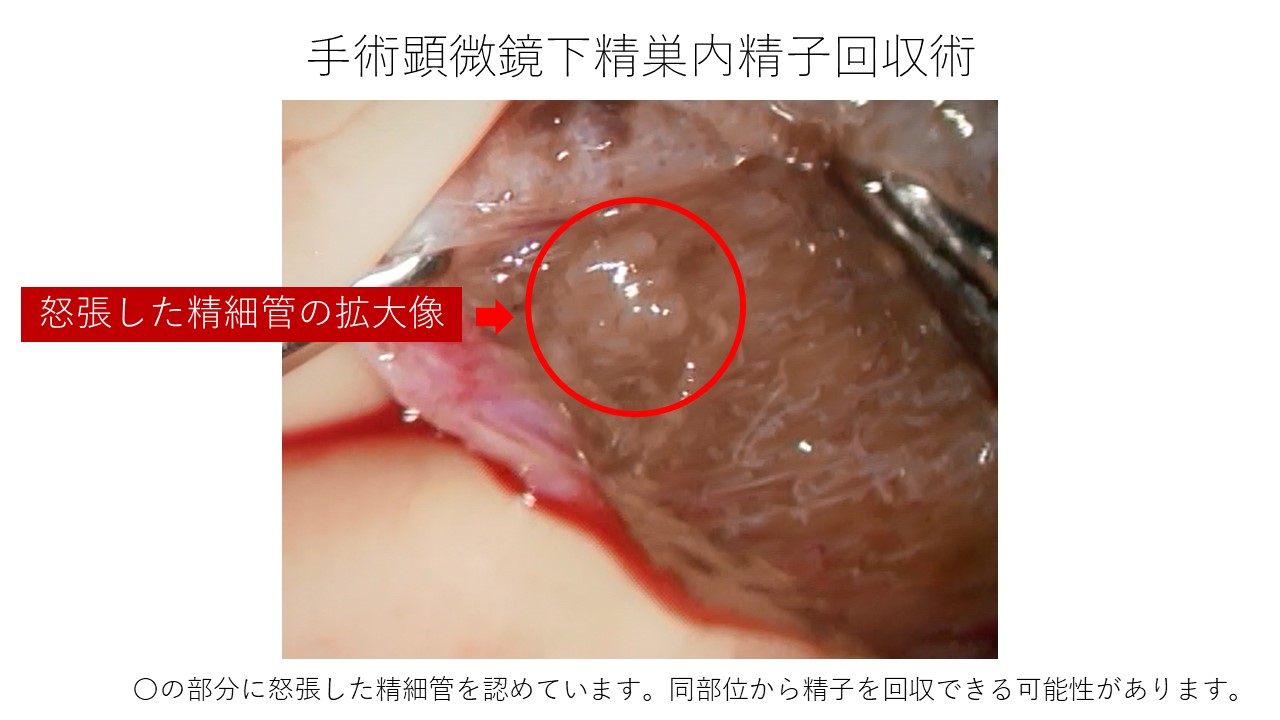
治療方法としては、単純な精巣内精子回収術ではなく、手術顕微鏡下精巣内精子回収術(Micro-TESE)があります。Micro-TESEでは以下の写真のように手術顕微鏡下に直接精巣実質を拡大して観察し、太く怒張した精細管をPick upして精子を探し出します。精子を認めれば顕微授精で妊娠を試みます。
原因が不明である非閉塞性無精子症の場合、精子回収率は30%弱です。
染色体検査でクラインフェルター症候群と診断された場合には、精子回収率は50~60%、Y染色体微小欠失解析でAZFc領域に欠失を認めた場合には、精子回収率は50~60%となります。なお、AZFa領域、AZFb領域、AZFb-c領域に欠失がある場合には、精子回収は困難と言われています。
ミア グレース クリニック新潟 院長 茅原 誠の生殖医療に関するミア コラム
~非閉塞性無精子症の治療はクリニックの総合力が試されます~
勃起障害や勃起があっても腟内射精が困難な状態です。高血圧、糖尿病、心疾患などの影響、ストレスや腟内環境とはかけ離れた刺激によるマスターベーションの習慣が要因となっていることもあり、投薬やカウンセリング療法が用いられることもあります。
保険診療で行える選択的治療(オプション)について
高濃度ヒアルロン酸含有培地を用いての胚移植
胚移植を行う際、通常は卵管の組成を模した培養液などを用いて移植します。その移植に用いる培養液を、高濃度のヒアルロン酸が含まれた培養液で行うと妊娠率が向上するという報告があります。ヒアルロン酸は粘性が高く、移植に用いる事で移植胚周辺の粘ちょう性を高め、子宮内膜への胚の結合を向上させる事が期待されています。保険診療においては、過去に胚移植を行っても妊娠しなかった方に使用する事ができます。
レーザーアシステッドハッチング
胚は最終的に胚の周りに存在する透明帯から脱出して着床します。脱出するためには胚が大きく拡張して透明帯を破る必要があるのですが、透明帯が厚く、硬くなっている胚や凍結融解操作を経た事で硬化してしまう胚があり、胚の脱出を阻害している可能性が報告されています。アシステッドハッチングではそういった胚の着床を助けるために、透明帯に穴を開けて、脱出しやすくする技法です。主に胚移植を行ってもなかなか着床しなかった方や高齢女性、凍結融解胚移植の際に用いられる事があります。
※当院では、連続自動照射レーザーシステムSaturn5 を導入しております。
以下のオプション検査は、自費検査となります。当院にて保険診療で不妊治療を実施されている方は検査対象外となりますので予めご了承ください。
慢性子宮内膜炎検査
慢性子宮内膜炎とは、子宮内の慢性的な感染状態を意味します。
診断は子宮鏡所見、組織生検によるCD138免疫染色による形質細胞の検出により行います。慢性子宮内膜炎が存在すると、着床率の低下が起こるという報告が複数みれます。
診断がついた場合には、抗生剤による治療を行います。
価格:22000円(税込み)
血中25OH-VitD値 計測
血中25OH-VitDが低値の場合、着床率の低下を指摘する報告が見られます。
当院では、25OH-VitDの血中濃度を測定し、必要性があると判断した方にビタミンDサプリをお勧めすることがあります。
価格:4950円(税込み)
血中銅値・血中亜鉛値 計測
血管内の銅濃度の高い方は、亜鉛のサプリを服用することで着床率が改善したという報告があります。
当院では、銅・亜鉛の血中濃度を計測し、必要性があると判断した方に亜鉛サプリをお勧めさせていただくことがあります。
価格:660円+1100円(税込み)
抗精子抗体計測
抗精子抗体は男女とも不妊症患者の3%程度に検出されています。
陽性の場合、早期ステップアップの指標にもなりえます。
価格 6600円(税込み)
先進医療とは、未だに保険診療として認められていない先進的な医療技術等について、安全性・有効性等を確保するための施設基準等を設定し、保険診療と保険外診療との併用を認め、将来的な保険導入に向けた評価を行う制度※ です。
先進医療は保険診療と併用可能な保険外診療(自費)となります。
当院では、以下の先進医療について、厚生局より「実施施設基準を満たす」と御評価いただきました。
※不妊治療に関する支援について(厚生労働省)
子宮内膜受容能検査(ERA検査)
ERA検査は胚受容能検査を意味します。
例えば、胚盤胞凍結を実施した場合、慣習的に自然周期凍結融解胚移植であれば、排卵後5日目に胚移植するケースが多く(排卵日を0日目)、ホルモン補充周期凍結融解胚移植であれば、プロゲステロン開始日(0日目)後5日目に融解胚移植されることが多いです。
着床障害をきたしている患者様の中には、上記の慣習的な至適移植時期がずれていることがあるという報告があります。
ERAは子宮内膜の至適着床時期の遺伝子発現パターンを解析するものです。
価格:110000円(非課税)
子宮内膜細菌叢検査1(EMMA検査・ALICE検査)
1)EMMA検査
子宮内膜の乳酸菌の割合は着床・妊娠率に大きく関わるという報告があります。子宮の細菌環境(子宮内フローラ)が胚移植に最適な状態であるかどうかを判定することができます。
本検査では、子宮内膜の細菌の種類と量を測定し、バランスが正常かどうかを調べます。細菌叢が不良と判断された場合、子宮内環境を改善する(乳酸菌の割合を上げる)治療をお勧めさせていただくことがあります。これにより、着床・妊娠率が向上を目指します。
2)ALICE検査
前述した通り、慢性子宮内膜炎の存在は着床率の低下を引き起こす可能性を記載しました。
次世代シークエンサー(NGS)を用いた慢性子宮内膜炎の分子的評価が、従来の手法と比較して信頼性の高い診断法となる可能性を指摘した報告があります(Moreno et al. Am J Obstet Gynecol, 2018)。 NGSを用いた分子遺伝学方法では、細菌を特定することができるため、診断されずに放置される子宮内膜疾患を見つけ出し、適した治療を提供できる可能性があります。
価格:70000円(非課税) ※EMMA検査+ALICE検査の価格となります。
※ERA・EMMA・ALICEについての詳細は、Igenomix のHPに掲載されております。是非ご参照ください。
Igenomix のHP ←リンクはこちらからご覧ください。
子宮内膜刺激術(SEET法)
胚培養液を胚移植数日前に子宮内に注入し、受精卵の着床に適した環境を作り出す技術です。SEET液注入時のお支払いとなります。なお、当院の方針で、1年以上のSEET液の凍結保管は受け付けておりませんので予めご了承ください。
価格:25700円(非課税)
子宮内膜擦過術(子宮内膜スクラッチ法)
胚移植を行う予定の前周期に子宮内膜のスクラッチ(局所内膜損傷を与える)を行い、翌周期に胚移植を行う技術です。
価格:8250円(非課税)
「不妊症および不育症を対象として着床前胚染色体異数性検査(PGT-A)実施施設認定証(認定番号1208)
「不妊症および不育症を対象とした着床前胚染色体構造異常検査(PGT-SR)実施施設認定証(認定番号1208)
上記について、日本産科婦人科学会より2022年9月3日付けで承認を得ております。
当院にてPGT-A、PGT-SRをご希望の患者様は、
通常の「生殖医療」の「初診」の枠から予約していただければ対応可能です。
「PGT-A/SRに関する御相談のみ希望」、でも対応いたします。お気軽に御連絡ください。
※ 以下の日本産科婦人科学会監修の動画の視聴を御夫婦でされてから受診されることをお勧めします。(可能であればで結構です)
「不妊症および不育症を対象とした着床前遺伝学的検査(PGT-A・SR)」について
「PGT-Aの検査対象をなぜ限定しているのか。
公益社団法人 日本産科婦人科学会 詳細はこちらをクリック
なお、PGT-A/SRの対象は以下の通りです。
a)PGT-Aの対象症例
・反復する体外受精胚移植の不成功の既往を有する不妊症の妊婦
・反復する流産の既往を有する不育症の妊婦
※ただし、夫婦のいずれかに染色体構造異常(均衡型染色体転座など)が確認されている場合を除きます。
b)PGT-SRの対象症例
・夫婦いずれかの染色体構造異常(均衡型染色体転座など)が確認されている不育症(もしくは不妊症)の夫婦。
※ ただし、妊娠既往もしくは流産・死産既往の有無は問いません。
PGT-A/SRは原則自費診療となります
採卵料金、顕微授精料金、卵培養料金、胚盤胞培養料金、胚移植料金については、保険点数の10割の費用で実施します。
胚生検1個当たりの費用は 75,000円(税抜) としています。(2025年4月時点)
ブライダルチェックとは、今後結婚を考えているカップルやすでに結婚した方が子供を授かる前の段階として受ける健康診断のことです。妊活前健診、と考えていただければよいです。
当院では、婦人科エコー診察や子宮頸部細胞診、感染症検査、卵巣にに残った卵子の数を推定できるAMH検査、甲状腺機能検査などを実施しています。
妊娠できる状態にあるかをチェックするとともに、安心で安全な妊娠生活をバックアップする検査となります。
a)女性ブライダルチェック 検査項目と価格
1.採血検査
・甲状腺機能(TSH・FT3・FT4)、血中グルコース、HbA1c
・血算(貧血の検査等)・生化学検査(肝機能・腎機能等)
・AMH(卵巣予備能力・卵巣にどれだけの卵子があるかの予測)
・梅毒(RPR・TPHA)、B型肝炎(HBs抗原)、C型肝炎(HCV抗体)、HIV(HIV抗体)、HTLV-1、風疹抗体価(HI法)
2.腟分泌検査
クラミジアトラコマティスPCR検査、淋菌PCR検査
3.子宮頸部細胞診
4.経腟超音波(子宮・卵巣の状態の確認)
上記 1.~4.まで全て実施して 34,100円(税込み)
上記から、検査項目を一部除外した場合のセットも用意しております。23,100円(税込み)のコースと、27,900円(税込み)のコースがあります。
その他の追加オプション検査
・卵管造影検査 16,500円(自費) ※実施前にクラミジアIgA、IgG抗体検査、甲状腺機能検査の実施を必須としています
・HPV核酸検出(簡易ジェノタイプ判定) 3,600円(自費)
b)男性のブライダルチェック 検査項目と価格
・精液検査
・甲状腺機能(TSH・FT3・FT4)、血中グルコース、HbA1c
・血算(貧血の検査等)・生化学検査(肝機能・腎機能等)
・梅毒(RPR・TPHA)、B型肝炎(HBs抗原)、C型肝炎(HCV抗体)、HIV(HIV抗体)、HTLV-1、風疹抗体価(HI法)、クラミジア抗体(IgA・IgG)
男性ブライダルチェック セット価格 23,100円(税込み)
※その他の追加オプション検査
・精巣エコー検査(精索静脈瘤・精巣腫瘍の検査)1,980円(税込み)
メディア掲載
2023/09/24(日) 当院のブライダルチェックの内容が、2023年10月号の「美人百花」に掲載されました
子宮筋腫・子宮腺筋症・卵巣腫瘍・外陰腫瘍・子宮内膜症などの診療を行います。
強い月経困難症などを認める場合には、薬物療法をご提案します。
手術が必要な場合には、対応可能な施設にご紹介します。
(症例によっては当院で対応可能な症例もあります)
カンジダ腟外陰炎・性行為感染症(クラミジア、淋病など)などが対象です。
原因となる病原菌の検査や治療を行ないます。
ホルモン補充療法・漢方薬などを処方します。
子宮脱・子宮下垂・腟脱などの治療を行います。
非観血的治療として、リングペッサリーによる矯正を行ないます。
手術が必要な場合には、対応可能な施設へご紹介します。
過多月経・月経不順・無月経・不正性器出血・月経困難症などが対象です。
ホルモン測定、エコー検査などを行い、評価して治療を行ないます。
1)子宮がん検診
子宮頸がん検診、子宮体癌検診の実施が可能です。
また、エコー検査を併用することで卵巣の精密検査を実施することもできます。
1)経口避妊薬(低用量ピル)処方
初回は1周期分の処方となります。
その後、内服に問題がなければ最長3周期分まで処方しています。
取り扱い薬剤
トリキュラー(1シート) 2750円(税込み)
マーベロン21(1シート) 2970円(税込み)
注意点
・経口避妊薬には性感染症の予防効果はありません
・重篤な合併症として静脈血栓塞栓症が挙げられます。
血栓症発症のサインとして「ACHES」が有名です。
| A: abodominal pain | 激しい腹痛 |
|---|---|
| C: chest pain | 激しい胸痛・呼吸困難 |
| H: headache | 激しい頭痛 |
| E: eye/speech problems | 視野の障害、言語障害、意識障害 |
| S: severe leg pain | ふくらはぎの痛み、熱感増加や皮膚の発赤 |
静脈麻酔下にて実施しています。日帰り手術となります。
大きな子宮筋腫、子宮腺筋症、子宮形態異常のあるかたは総合病院での治療をお勧めすることがあります。
対象となる妊娠週数は11週6日までとなります。
料金は、132000円 となります。
※当院では未成年の方には実施しておりません。予めご了承ください。
準備中
~「不妊クリニックへ受診することを決断するのに時間がかかりました」~

~子宮内腔に病変が疑われた場合、当院では子宮鏡検査を受けることが可能です。~

~男性の診療について~

~多嚢胞性卵巣症候群の診断、治療について~

諦める前に読んで欲しい ~早発卵巣機能不全の不妊治療戦略~

~タイミング療法は回数も重要です~

~AIHの適応について~

~「体外受精を受けるにあたり、仕事が忙しく受診を続けれるか心配です」~

~体外受精における適切な卵巣刺激法は?~

~念願の妊娠が成立したのに流産~

~非閉塞性無精子症の治療はクリニックの総合力が試されます~
Copyright 2021. mia grace clinic niigata. All Right Reserved.